Sallin A, Ammann D, Bähler C, et al. The impact of Choosing WiselyTM recommendations and insurance coverage restrictions on the provision of low-value care: an interrupted time series analysis of vitamin D tests. BMC Health Serv Res. 2025;25(1):1359.
Demasiadas pruebas de Vitamina D en población sin factores de riesgo
En España, las recomendaciones de «No hacer» señalan expresamente que no está justificada la determinación de Vitamina D en personas asintomáticas sin riesgo de hipovitaminosis D. También la US Preventive Services Task Force comparte esta recomendación. Sin embargo, un estudio (casi) poblacional en Estados Unidos, en 2019, mostraba que más de 10 millones de personas tenían al menos una prueba de Vit. D en el año, un 18% más de 2 pruebas/año y varios miles de estadounidenses recibían pruebas mensuales.
En lo que parece una «pandemia» de pruebas (y tratamientos) en los últimos años, las pruebas rutinarias de Vitamina D en población sin factores de riesgo se han convertido en eso. En rutinarias. Y, además, masivas.
Un experimento natural sobre el bajo valor
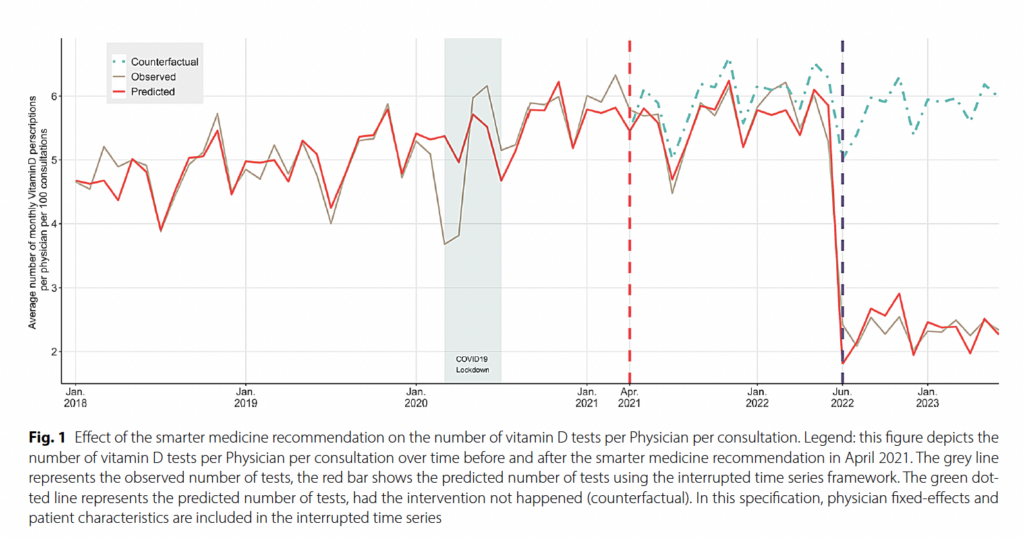
El artículo de Sallin et al., publicado en BMC Health Services Research, analiza el impacto de dos intervenciones sucesivas, en Suiza, sobre la determinación rutinaria de vitamina D en población sin factores de riesgo.
El contexto suizo permite lo que podríamos considerar un experimento natural. En abril de 2021, la iniciativa “Smarter Medicine” (versión helvética de Choosing Wisely) recomendó evitar el cribado sistemático de vitamina D en pacientes de bajo riesgo. En julio de 2022, la Oficina Federal de Salud Pública restringió la cobertura del test en el seguro obligatorio, limitando su reembolso a indicaciones clínicas específicas.
Los autores utilizan datos de facturación de una aseguradora (aprox. 10% de la población) y modelos de series temporales interrumpidas con efectos fijos y ajuste por características de los pacientes, diseño que permite comparar el efecto de la recomendación profesional voluntaria frente a la medida regulatoria que altera el reembolso.
Los resultados son demoledores. Tras la recomendación, el número de pruebas por 100 consultas descendió en torno a un 6% en 12 meses; la restricción de cobertura produjo una caída inmediata cercana al 60%, con un descenso sostenido del 57–58% a los seis meses.
Más allá de la vitamina D: recomendaciones blandas e incentivos duros
El trabajo ofrece una lección clásica en políticas de desimplementación. Las intervenciones “blandas” (guías, listas Top 5, recomendaciones profesionales) tienen un impacto limitado cuando no se alinean con mecanismos activos de implementación. Las intervenciones “duras” (cobertura selectiva, retirada del reembolso) producen efectos rápidos y de gran magnitud. La literatura internacional sobre el impacto de Choosing Wisely ya había apuntado en esta dirección: las recomendaciones tienden a generar cambios modestos si no se acompañan de otras medidas.
El estudio suizo también introduce un matiz que por conocido no es menos relevante. La reducción tras la restricción de cobertura afectó también a población con riesgo clínico elevado. Sugiere, una vez más, que las medidas financieras son potentes pero poco selectivas y pueden afectar a la población donde la intervención es adecuada.
El debate en España y el SNS
El caso no es ajeno al contexto español. Desde 2013, Ministerio y Sociedades Científicas han generado centenares de recomendaciones de “no hacer” en línea con Choosing Wisely. Sin embargo, la traducción de estas recomendaciones en cambios sostenidos en la práctica clínica ha sido poco evaluada y su impacto, si alguna recomendación lo ha tenido, desigual.
En el SNS, la determinación de vitamina D (y prácticamente todas las pruebas e intervenciones) forman parte de la cartera común de servicios y no está sujeta a restricciones explícitas de cobertura más allá de la buena práctica clínica.
En la práctica, el SNS ha (auto)limitado el uso de instrumentos de exclusión selectiva para pacientes sin indicación a algunos medicamentos (vía «visado») y, en general, tiende a evitar las medidas regulatorias directas sobre la cobertura, desplazando las intervenciones a la meso y micro-gestión. Típicamente, al uso de indicadores en los contratos-programa o esquemas globales de incentivos económicos débiles.
¿Hasta qué punto el SNS está dispuesto a alinear cobertura y evidencia?
El estudio suizo muestra con claridad que identificar el bajo valor es solo un primer paso. El verdadero desafío es modificar los esquemas de intervención (cobertura selectiva, económicos, organizativos y profesionales) que permiten su efectividad.Las recomendaciones son necesarias, pero rara vez suficientes. Sólo cuando se implementan medidas activas, la práctica cambia.
El SNS, sin embargo y más allá de algunos medicamentos, siempre ha sido reticente a restringir coberturas, aun para los casos sin indicación clínica y de bajo valor. Históricamente ha mantenido cierta confusión entre un equivocado concepto de equidad y el «todo para todos y todo gratis» (aunque todo incluya intervenciones de bajo valor y todos incluya a grupos sin indicación efectiva), apostando en muchas ocasiones por una distribución «equitativa» del despilfarro, del bajo valor.
El despilfarro, sin embargo, es inequitativa en si mismo. Nadie tiene «derecho» a un tratamiento ineficaz para su condición y los recursos consumidos no están disponibles para otros pacientes. Nadie gana «salud» y todos pierden. Adicionalmente, al evitar adoptar centralmente decisiones de cobertura selectiva (políticamente incómodas por confusión con «recortes»), las trasladan a cada centro y cada consulta, donde los profesionales tienen que lidiar con las peticiones inadecuadas. Más sobrecarga de actividad sin mayor efectividad.
Abordar el bajo valor tiene un componente profesional pero también, y probablemente sobre todo, de gobernanza institucional. ¿Hasta qué punto el SNS está dispuesto a alinear cobertura/financiación y evidencia? El estudio suizo sugiere que, sin esa alineación, el bajo valor tenderá a resistir con notable estabilidad (y las recomendaciones de «no hacer», aun avaladas por Ministerios y Sociedades, tendrán más de apariencia de actuación que de auténtica implementación


