Sánchez-Hidalgo A, Urreta Barallobre I, Bolibar Ribas I, et al; MAPAC-MPC (Improvement of the Appropriateness of Healthcare and Clinical Practice) Network. Preoperative test requests for elective surgeries of different complexity: Appropriateness and interhospital variability. J Clin Anesth. 2026;108:112033.
Una rutina sin valor (y con efectos adversos)
Las pruebas preoperatorias rutinarias forman parte de eso, de las «rutinas» hospitalaria obsoletas. Analíticas, electrocardiogramas o radiografías de tórax se solicitan de forma generalizada antes de una cirugía programada, incluso en pacientes de bajo riesgo, pese a que la evidencia acumulada ha cuestionado su valor. No mejoran los resultados clínicos y, al contrario, se asocian a potenciales consecuencias negativas, como el incremento de costes, cascadas diagnósticas, demoras asistenciales, sobrecarga del sistema y efectos adversos para el paciente derivados de falsos positivos y sobrediagnóstico.
El reciente estudio publicado por Sánchez‑Hidalgo et al., en el Journal of Clinical Anesthesia, realizado en 9 hospitales del SNS, ofrece una fotografía actualizada de esta práctica en nuestro entorno y confirma que el problema sigue lejos de resolverse.
Cuando el estándar importa: protocolos (de andar por casa) frente a evidencia
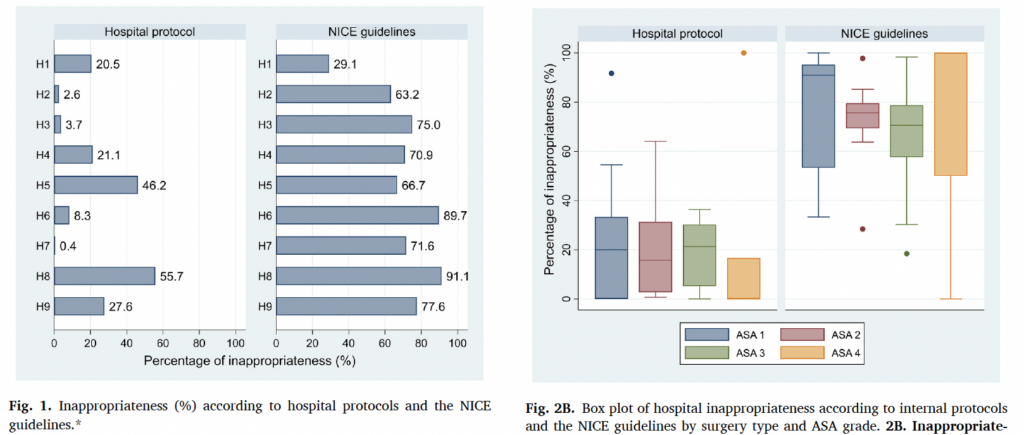
El trabajo analiza la adecuación de las pruebas preoperatorias en 1.522 pacientes sometidos a 5 intervenciones electivas (cataratas, hernia inguinal, colecistectomía laparoscópica, cirugía de colon y prótesis primaria de rodilla). Los autores comparan lo que realmente se realizó con dos estándares distintos: los protocolos internos de cada hospital y las recomendaciones de la guía del National Institute for Health and Care Excellence (NICE).
El contraste entre ambos estándares es más que llamativo. Según los protocolos del respectivo hospital, alrededor del 12% de las pruebas solicitadas serían inapropiadas. Según las recomendaciones del NICE la proporción asciende hasta el 73%. Tres de cada cuatro pruebas serían innecesarias cuando se utilizan criterios basados en la evidencia..
Estos resultados no son una sorpresa. Un estudio realizado ya hace 25 años, en 5 hospitales de Canarias (publicado en Gaceta Sanitaria), estimó que las pruebas preoperatorias rutinarias en pacientes de bajo riesgo suponían alrededor de un millón de euros anuales en esos centros. En otro estudio realizado en un hospital de Valencia (1.129 pacientes y 4.516 pruebas de laboratorio), solo el 2,1% de los resultados fueron inesperados. Y ninguno modificó el manejo anestésico de los pacientes. El problema no es nuevo ni local. Sólo persiste.
Variabilidad y organización
Uno de los hallazgos relevantes del estudio es la variabilidad entre hospitales. Incluso dentro del mismo sistema sanitario existen tremendas diferencias en la probabilidad de solicitar pruebas inapropiadas, lo que apunta directamente a factores, antes que clínicos, organizativos.
Los estudios disponibles refuerzan esta interpretación. Estudios de mejora de calidad han mostrado que el sobreuso se asocia a circuitos poco definidos, ausencia de responsabilidad clara sobre quién solicita las pruebas y uso de plantillas o “order sets” automáticos en los sistemas electrónicos. Del mismo modo, estudios cualitativos identifican determinantes estructurales y conductuales: normas profesionales implícitas, dificultades de coordinación entre servicios, y sistemas que favorecen la solicitud por defecto.
En este contexto, los protocolos locales no solo pueden no cumplirse, sino que con frecuencia son más laxos que las guías basadas en evidencia y, bajo una pátina de «consenso», contribuyen a consolidar patrones de (sobre)utilización no basados en la evidencia.
Costes, cascadas y demoras: las consecuencias acumuladas
Desde la perspectiva de la gestión sanitaria, el problema es relevante. Aunque el coste unitario de cada prueba es bajo, su impacto agregado, debido al volumen de actividad quirúrgica, es demoledor. Estudios recientes estiman que la reducción de pruebas innecesarias podría liberar recursos suficientes para financiar un número significativo de intervenciones adicionales.
Más allá del coste, las consecuencias incluyen cascadas diagnósticas, consultas adicionales y retrasos quirúrgicos. Estas dinámicas no solo incrementan la carga asistencial, sino que pueden afectar a la experiencia del paciente y a la eficiencia global del sistema.
Qué funciona (y qué no) para reducir el sobreuso
Reducir la sobreutilización de pruebas preoperatorias no es sencillo. La evidencia muestra que las intervenciones basadas exclusivamente en la difusión de recomendaciones (como las de la propia Sociedad Española de Anestesia) tienen un impacto limitado.

Las estrategias más efectivas combinan cambios estructurales y herramientas operativas. Entre las intervenciones con mayor potencial destacan la revisión y alineación de protocolos locales con la evidencia, la incorporación de herramientas de apoyo a la decisión en la historia clínica electrónica, la eliminación de perfiles analíticos por defecto y la auditoría con retroalimentación a los profesionales. Los proyectos de mejora de calidad muestran que estas medidas pueden reducir de forma sustancial las pruebas innecesarias sin efectos adversos ni incremento de cancelaciones quirúrgicas.
En este sentido, iniciativas colaborativas como la red MAPAC-MPC, en la que se enmarca el estudio comentado, aportan un marco adecuado para analizar prácticas de bajo valor y promover cambios organizativos sostenidos. MAPAC-MPC es una iniciativa colaborativa orientada a analizar y mejorar la adecuación de la práctica clínica que reúne profesionales de distintos hospitales con el objetivo de analizar prácticas potencialmente inadecuadas y promover estrategias que favorezcan un uso más apropiado de los recursos sanitarios.
De la evidencia a la práctica: un problema de gestión clínica y sanitaria
En todo caso, la evidencia disponible, incluidos los estudios españoles, es consistente: demasiadas pruebas preoperatorias rutinarias aportan poco valor clínico y generan costes y efectos adversos evitables. El problema no es de falta de conocimiento sino de implementación.
Y las tareas pendientes son, en gran medida, organizativas, de gestión clínica. Revisar protocolos, redefinir circuitos asistenciales y rediseñar los sistemas de solicitud sigue siendo una tarea pendiente para alinear la práctica «rutinaria» con la evidencia (y el sentido común, y el interés de los pacientes y la propia práctica profesional).


